Gần 100 y bác sĩ tham gia vào ca ghép ruột đầu tiên tại Việt Nam
Với 2 ca ghép ruột thành công, Việt Nam chính thức trở thành nước thứ 20 trên thế giới có thể chinh phục một trong những kỹ thuật ghép tạng khó nhất này.
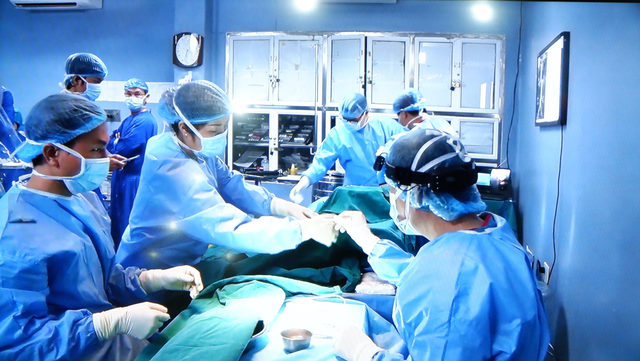
Hai bệnh nhân được ghép ruột tại Bệnh viện Quân y 103 - Học viện Quân y (Hà Nội) đều là những trường hợp ruột đã mất hoàn toàn chức năng năng tiêu hóa và phải nuôi sống bằng cách truyền dinh dưỡng qua tĩnh mạch. Nếu không được ghép ruột, các bệnh nhân sẽ đối mặt với nguy cơ cao bị biến chứng liên quan đến nuôi dưỡng tĩnh mạch và có thể tử vong bất cứ lúc nào.
Bệnh nhân thứ nhất là anh N.V.D, 42 tuổi, có tiền sử phẫu thuật vào ổ bụng 5 lần vì viêm phúc mạc do thủng đại tràng, tắc ruột. Do đó, trước ca ghép tạng, ruột non của bệnh nhân chỉ còn lại khoảng 80 cm (ruột non của người bình thường dài 5-9 mét).
Trường hợp còn lại là anh L.V.T, 26 tuổi, người dân tộc Thái. Đầu tháng 9, bệnh nhân bị viêm phúc mạc do hoại tử gần toàn bộ ruột non, được Bệnh viện huyện Than Uyên, Lai Châu phẫu thuật cấp cứu cắt gần như toàn bộ ruột non. Chiều dài ruột non còn lại của bệnh nhân chỉ còn 20 cm, dẫn đến tình trạng suy mòn, suy kiệt do hội chứng ruột cực ngắn type 3.
Hai ca mổ ghép ruột được thực hiện liền nhau vào các ngày 27 – 28/10. Để chuẩn bị cho tất cả các khâu của ca ghép ruột, đã có gần 100 bác sĩ và nhân viên y tế tại Bệnh viện Quân y 103 được huy động. Bên cạnh đó, ca phẫu thuật còn có sự phối hợp của chuyên gia ghép tạng người Nhật Bản – GS Motoshi Wada, Bệnh viện Đại học Tohoku.

Đồ sự phức tạp trong kỹ thuật ghép ruột, cả hai ca mổ đều kéo dài trên 10 giờ đồng hồ.
Sau ca mổ, bước đầu các chỉ số sinh tồn của cả hai bệnh nhân đều ổn định. Bệnh nhân được rút ống nội khí quản và tự thở sau mổ 12 tiếng. Phần ruột ghép ở cả hai bệnh nhân ghép bắt đầu hoạt động, có nhu động ruột, không có dấu hiệu thải ghép.
Dù tình hình vẫn đang được kiểm soát tốt, tuy nhiên theo các bác sĩ, quá trình chăm sóc hậu phẫu với hai bệnh nhân vẫn là một thử thách lớn. Các nguy cơ có thể đối mặt là nhiễm trùng, thải ghép…
Bài viết do thành viên 2ĐẸP chia sẻ theo Quy chế MXH GP 267/GP-BTTTT. Thông tin mang tính tham khảo, không thay thế tư vấn bác sĩ/da liễu. Kết quả có thể khác nhau tùy cơ địa.
Bài viết liên quan

TÓM TẮT TOÀN BỘ SỰ VIỆC CHÂU BÙI BỊ QUAY LÉN
26/6/2024

HẰNG DU MỤC - KHI PHỤ NỮ GIỎI GIANG VẪN LÀ NẠN NHÂN CỦA BẠO LỰC GIA ĐÌNH
25/6/2024

PHẠM NHƯ PHƯƠNG LẠI TIẾP TỤC GÂY BỨC XÚC KHI CHIA SẺ NHỮNG BỨC TRANH PHẢN CẢM, THIẾU TÔN TRỌNG
23/6/2024

LIỆU LÂM MINH CÓ THA THỨ VÀ QUAY VỀ VỚI GIA ĐÌNH ĐÃ TỪNG "TƯƠNG TÁC” VỚI MÌNH KHI ĐANG MANG THAI?
18/6/2024

“F4 VIỆT NAM” TAN RÃ, CHUẨN BỊ CHÀO ĐÓN THÀNH VIÊN MỚI LÀ 16 TYPH?
12/6/2024
← Bài trước
Lý giải vì sao bầu trời TP.HCM mù mịt trưa nay
Bài tiếp →
Ngày đầu hẹn hò, nam thanh niên "cầm nhầm" 7 triệu tiền vàng của bạn gái